Teknikker
Der er bred konsensus om, at træning er et essentielt element i behandlingen og forebyggelsen af lidelser i bevægeapparatet. Således inkluderes øvelser og træning i alle kliniske retningslinjer af behandling af bevægeapparatsskader.
Der er mange årsager til smerter i bevægeapparatet. De hyppigste er traumer, som fx forstuvning, overbelastninger, som fx tendinopatier, degenerative lidelser, som fx slidgigt, og inflammatoriske bindevævssygdomme. Udover disse veldefinerede vævsskader ses også hyppigt muskel- og leddysfunktioner, som er en hæmmet eller ændret funktion af led og muskler. En muskel-led dysfunktion er således ikke i sig selv en patologisk tilstand, men kan blive symptomatiske med ømme muskelspændinger (myoser) og smertefuld bevægeindskrænkning. En dysfunktion kan desuden være en disponerende årsag til egentlige vævsskader. Omvendt vil vævsskaderne ofte resultere i dysfunktioner, som kan medføre andre skader. Ved behandlingen af skader i bevægeapparatet er det derfor vigtigt ikke kun at behandle den egentlige vævsskade, men også den eller de dysfunktioner som kunne være årsag til eller en følge af skaden.
Dysfunktionerne behandles med manuelle behandlinger med ledmobilisering, MET, MFR, CST og patienten instrueres i bevægeøvelser og strækøvelser, styrke- og stabilitetstræning. Denne behandling udgør også en vigtig sekundær profylakse, så man reducerer risikoen for recidiv af skaden eller en anden skade.
Der er flere elementer der kan påvirkes ved øvelser og træning: Bevægelighed, balance, muskelkoordinering, vævsstyrke (muskelstyrke, senestyrke, knoglestyrke) og energiforsyning (aerob og anaerob).
Akupunktur med fundament i den nuturvidenskabelige verden er internationalt kendt som Medical Acupuncture (MA), hvor viden om anatomi, neurofysiologi og patologi er afgørende elementer i denne tilgang. Der er dog en række ligheder mellem TCM og MA. Eksempelvis anvendes den samme betegnelse for akupunkturpunkterne, og måleenheden ”cun” er også den samme.
Den klassiske akupunktur anses af mange som en behandlingsmetode, som kan helbrede en lang række symptomer og sygdomme. Vi benytter primært akupunktur sammen med vores øvrige manuelmedicinske behandlingsmetoder til behandling af bevægeapparatsproblemer.
Vores tilgang til akupunkturen er palpation af triggerpunkter eller tenderpoints, hvorefter vi behandler med en eller flere af vores manuelle teknikker, hvor brug af nåle er en af dem. En anden teknik, hvor vi behandler triggerpunkter/tenderpoints, er counterstrain.
Når akupunkturnålen indføres, påvirkes forskellige typer af mekanoreceptorer, thermoreceptorer og nocireceptorer.
Forskellige neurotransmittorer, f.eks. histamin, bradykinin og prostaglandiner bliver frigivet og aktionspotentialer afsendes i umyeliniserede C-fibre og tynde myeliniserede A-δ fibre samt A-α og A-ß fibre mod spinalkanalen via baghornet og herfra videre til kerner i hjernestammen, det limbiske system og den sansemotoriske cortex. Undervejs hæmmes de smerteførende impulser af forskellige interneuroner.
Ved indstik af akupunkturnålen og stimulering af den fremkommer en lokal inflammation og dermed kardilation og øget blodperfusion i vævet p.gr.a. udskillelse af forskellige stoffer som calcitonin gen-relateret peptid (CGRP), vasointestinalt peptid (VIP) og nitrogenoxid (NO). Disse stoffer virker bl.a. vævshelende. Samtidig påvirkes muskeltenene ved indstik i muskler og ved stimulering af nålen ved rotation eller med strøm.
Der sker en depolarisering i de afferente nervefibre, og aktionspotentialer afsendes via en -afferent impuls til baghornet og videre til den alfamotoriske forhornscelle, som bevirker en muskelkontraktion lokalt omkring nålen. Dette er en af forklaringerne på De-Qi fornemmelsen. Samtidig er det også forklaringen på, at en akupunkturnål sidder fast, når den stikkes ned i en hyperton muskel eller et tenderpoint, og hvorfor den kan bøje, når hypertonien er forskellig i de forskellige myofascielle lag. Når nålen har siddet nogle minutter indtræder en release og musklen afslappes, hvilket bruges til behandling af myoser (tenderpoints/triggerpoints).
Injektion med binyrebarkhormon bruges i stor udstrækning til behandling af smerter i bevægeapparatet og har veldokumenteret effekt ved inflammatoriske lidelser.
Inflammatoriske reumatiske sygdomme (artrit)
Ved leddegigt og andre inflammatoriske, reumatiske sygdomme vil den ubehandlede, inflammatoriske proces medføre bruskødelæggelse, knogleerosioner og dermed led-destruktion. Et stort dansk multicenterstudie (CIMESTRA) har dokumenteret en formidabel effekt af aggressive led-injektioner med binyrebarkhormon i alle hævede led - op til 4 ml hver anden uge, gennemsnitligt 6 ml de første 3 måneder - hos patienter med aktiv leddegigt og kun med meget beskedne bivirkninger.
Degenerative lidelser (artrose)
Ved degenerative lidelser som slidgigt (artrose) er der i reglen mindre inflammatorisk reaktion, men også her er der god dokumentation for en god korttidseffekt af injektion med binyrebarkhormon. På langt sigt kan progressionen af denne degenerative sygdom dog naturligvis ikke ændres. De kontrollerede studier beretter kun om få bivirkninger.
Vævsskader (traumer og overbelastninger)
Et led kan også hæve op og blive inflammeret ved overbelastning eller traumer. Årsagen er ofte en vævsskade på brusk, ledkapsel, ligamenter, menisk/ledlæber, som skal behandles særskilt, men ved protraheret inflammation eller inflammation uden anden vævsskade end traumatisk synovit kan injektion af binyrebarkhormon være indiceret. Traumatiske skader bør ellers generelt ikke behandles med binyrebarkhormon, da det hæmmer helingsprocessen.
Overbelastningsskader er primært lokaliseret extraartikulært sv.t. sener, seneskeder og slimsække, hvor injektion af binyrebarkhormon kan være indiceret som et supplement, hvis der ikke er effekt af den aktive aflastning med stimulerende træning af den skadede struktur.
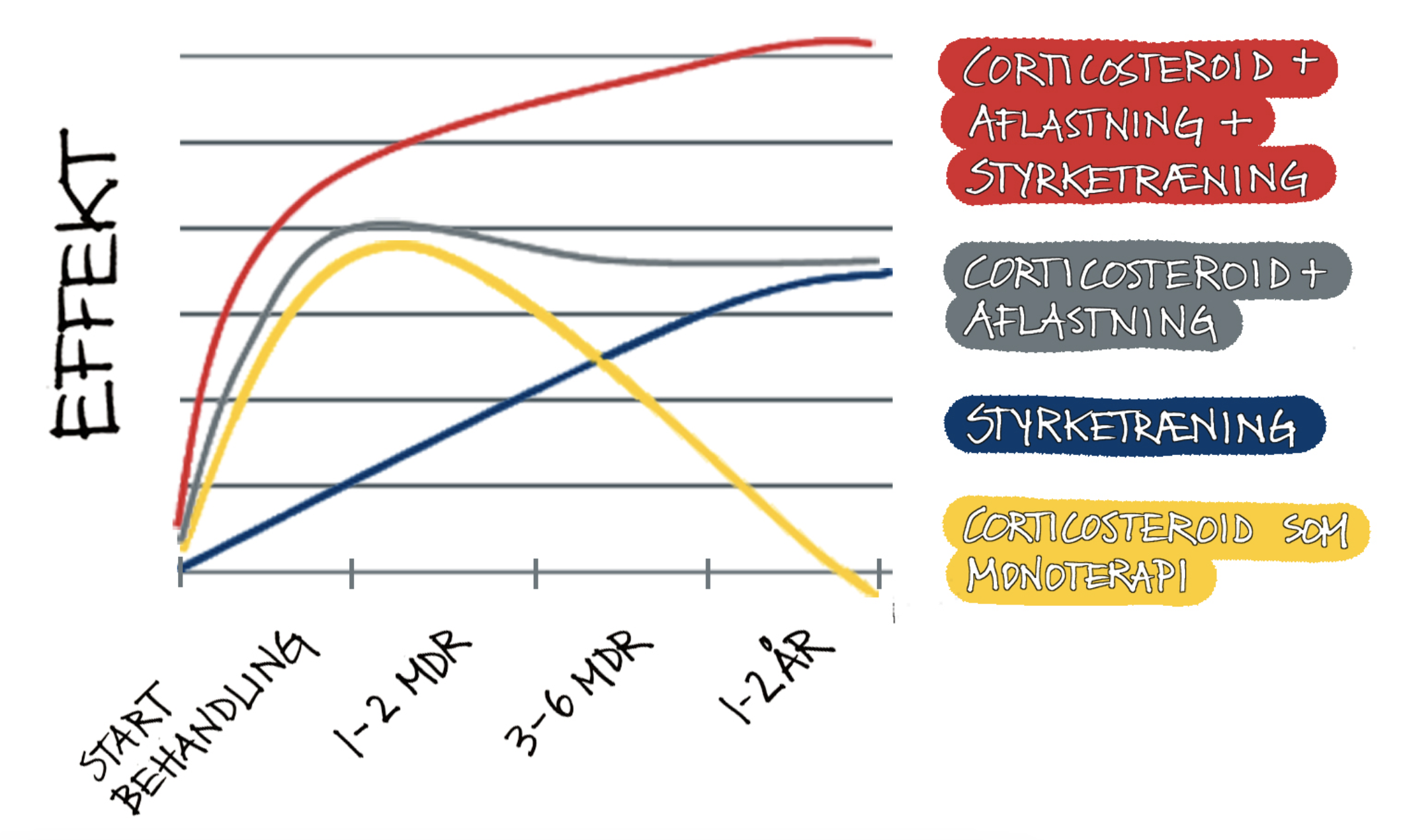
Et stort review i Lancet 2010 finder god effekt på kort sigt af injektion af binyrebarkhormon ved disse lidelser, men forværring på langt sigt, hvorfor de fraråder injektioner. Imidlertid bruger alle de inkluderede studier binyrebarkhormon som monoterapi, som vi derfor ikke anbefaler! Hvis man blot fjerner symptomerne, vil patienterne fejlagtigt tro, at de er raske, og fortsætte en forkert eller for voldsom belastning.
Binyrebarkhormon korrigerer ikke belastningsfejl/træningsfejl og skal altid følges op med aflastning fra de belastninger, der vurderes som årsag til skaden. Samtidig skal vævet stimuleres til hensigtsmæssig heling ved kontrollerede øvelser.
På nedenstående figur illustreres effekten af binyrebarkhormon som monoterapi, binyrebarkhormon kombineret med aflastning, og binyrebarkhormon kombineret med aflastning og kontrolleret træning. Effekten af aflastning og træning er også illustreret.
Myofasciel release, MFR, er en effektiv og skånsom behandlingsteknik til at skabe myofasciel balance i vævet. MFR er både en diagnostisk og terapeutisk metode, som tager udgangspunkt i fasciernes visco-elastiske egenskaber samt neurofysiologiske refleksmekanismer.
Målet er at genskabe et tredimensionelt bevægemønster i postural balance og dermed størst mulig symptomfrihed for patienten.
MFR stiller krav til behandlerens evne til at palpere #HB#.
MFR blev udviklet af Robert Ward, amerikansk osteopat, i løbet af 1960’erne. Han præsenterede teknikken på kurser i løbet af 80’erne, og i 1990 introducerede han MFR for DSMM på et kursus i Danmark. Johannes Fossgreen og Torben Halberg lavede på den baggrund praktikhæfte og kursusmateriale og startede en systematisk undervisningen i MFR i Danmark.
MFR bygger bro mellem behandlingsmetoderne
MFR er primært en direkte behandlingmetode, hvor man behandler op mod den restriktive barriere. I områder med øget myofasciel spænding påfører man vævet en mekanisk belastning, indtil der opstår release.
Hvis patienten er meget smertepåvirket, kan man også bruge MFR som en indirekte metode væk fra den restriktive barriere (2.1.3.5), eller man kan bruge metoden som en indirekte funktionel teknik og behandle omkring ease point.
På denne måde bygger MFR bro mellem de 3 mulige behandlings metoder.
Anvendelse
MFR kan bruges både til diagnostik og behandling og kan let kombineres med andre manuelle behandlingsteknikker. Behandlingen kan bruges både ved akutte og kroniske lidelser og som indledende bløddelsbehandling før anden behandling.
Med MFR kan man ved release reflektorisk løsne stramme muskler (myo) og stramt bindevæv (fascia), hvorved der skabes myofasciel balance. MFR er også velegnet til ledrelaterede dysfunktioner og yderst velegnet til at smidiggøre ar.
Teknikken beskrives som en aktiv direkte teknik, der arbejder direkte mod den restriktive barriere. Kraften i behandlingen er intrinsic (ydet af pt. selv).
Counterstrain kræver gode palpatoriske færdigheder. Til gengæld er det den eneste manuelle teknik, hvor man lader sig vejlede af patientens smerteangivelse. Patienten skal passivt placeres i den stilling, hvor der er mest mulig komfort og dermed mindst spænding i vævet - svarende til ease point.
Der er ofte god compliance ved Counterstrain. Patienten har indflydelse på sin passive positionering og oplever, at smerten, i det område der behandles, reduceres eller forsvinder helt allerede under lejringen og forbliver reduceret efter behandlingen.
Tenderpoint
Counterstrain er bygget op omkring identifikationen af tenderpoints. Tenderpoints er lokale ømme punkter i relation til en segmentær eller muskulær dysfunktion. Tenderpoints er ikke nødvendigvis i samme område som patientens primære smerteklage.
Tenderpoints er 2 - 5 mm store palpable hypertoniciteter med distinkt ømhed uden udstråling. Den skarpe ømhed udløses her af et let palpatorisk tryk, som ikke udløser smerte ved palpation af tilsvarende sammenlignelige punkter. Tenderpoints kan være placeret i muskler, fascier, sener eller ligamenter.
Tenderpoints med relation til segmentære dysfunktioner er ofte placeret i dermatomet til spinalnerven associeret til det pågældende segment. De muskulære tenderpoints er ofte placeret i senerne nær tilhæftningen til knoglen, men kan også findes i muskelbugen. Her kan der være et overlap med Travells triggerpunkter. Der er også overlap mellem tenderpoints, akupunkturpunkter og Chapmans viscerale punkter.
Anvendelse
Counterstrain er en blid og atraumatisk teknik, som er velegnet ved akutte smertefulde dysfunktioner. Men teknikkerne er også egnet til mere kroniske tilstande, til reduktion af myofasciel spænding før en direkte behandling eller som selvstændig behandling.
Counterstrain er også god til behandling af børn. Børn sætter ofte pris på "legen", hvor vi i fællesskab skal finde en stilling, hvor det ikke længere gør ondt.
Tryg og effektiv behandling med ledmobilisering
Fri ledbevægelighed og bevægelighed i det myofascielle væv er vigtigt for uhæmmet og smertefri funktion. Kurset tager udgangspunkt i din dagligdag som praktiserende læge, hvor du med anamnese og systematisk diagnostik finder somatiske dysfunktioner med indskrænket bevægelighed, asymmetri, øget vævsspænding/struktur. Du lærer hvordan dette kan behandles på en tryg og effektiv måde med ledmobilisering, når de normale behandlingsmetoder og øvelser er udtømte.
Ledmobiliseringen fokusere på præcision, minimal brug af kraft og implementering af de ledmobiliserende manuelle teknikker på alle kroppens led i naturligt samspil med yderligere manuelle teknikker som MET, CST, MFR mm.
MET er en neuromuskulær terapiform, hvor man behandler direkte, op mod den restriktive barriere
Metoden blev udviklet i 1940’erne og 50’erne i USA, og Fred Mitchell Sr. (1909-1974) er anerkendt som den første, der har udviklet og beskrevet konceptet. Den første publikation, der beskrev metoden, kom i 1958, men først i 1965 blev den benævnt Muscle Energy Technique, og især grupper tilknyttet Michigan State University videreudviklede metoden. I 1979 udgav gruppen omkring Fred Mitchell Jr. en manual, og i 1989 udgav Philip E. Greenman lærebogen: Principles of Manual Medicine. I DSMM har netop denne bog dannet grundlag for undervisningen på vores kurser.
I Europa er teknikken mest kendt under betegnelsen Postisometriske Relaksationsteknikker og Neuromuskulær Terapi. Behandlingsformen blev her udviklet af Karl Lewitt og Vladimir Janda og beskrevet i 1984.
Det første MET kursus i Danmark blev afholdt i 1990, hvor Johannes Fossgreen og Torben Halberg skrev den danske manual.
MET kræver således patientens aktive medvirken. Teknikken beskrives som en aktiv direkte teknik, hvormed man arbejder mod den restriktive barriere, der hæmmer bevægelsen. Denne barriere kan være forårsaget af ændringer i hud, fascier, muskler, ligamenter, ledkapsler eller ledoverflader. Kraften i behandlingen ydes alene af patienten selv.
Teknikken omfatter efter international vedtagelse én af følgende 3 principper:
- Mobilisering ved brug af postisometrisk relaksation af agonisten
- Mobilisering ved brug af direkte isotonisk muskelkraft
- Mobilisering ved brug af reciprok inhibition af antagonisten
Formålet med behandlingen er at genskabe bevægelighed omkring en dysfunktion ved:
- At mobilisere hypomobile led
- At udspænde kontrakte, hypertone muskler og fascier
- At skabe balance i de neuromuskulære forhold
- At bedre respirationen
- At bedre den lokale cirkulation
- At optræne svag muskulatur
Fordelen ved denne teknik er, at det er patienten alene, der yder behandlingskraften. Derfor er denne behandlingsteknik med en korrekt diagnosticering og en korrekt applikation en meget skånsom og sikker teknik, der kan anvendes alene eller i forbindelse med andre manuel medicinske behandlingsteknikker.




